|
A abordagem do paciente valvar oferece um espectro amplo desde a primeira avaliaçăo até a sala de cirurgia. O momento exato de indicaçăo cirúrgica tem apresentado mudanças ao longo do tempo. Fatores antes considerados de mau prognóstico hoje săo pouco valorizados, pelo evidente progresso na cirurgia cardíaca nos últimos 30 anos. Este processo é contínuo e muitas das atuais indicaçőes talvez năo mais o sejam em alguns anos. |
Autores Pablo Maria Alberto Pomerantzeff - Livre-Docente em Cirurgia pela Universidade de Săo Paulo (USP); Diretor da Unidade Cirúrgica de Valvopatia do Instituto do Coraçăo (Incor). Roney Orismar Sampaio - Doutor em Cardiologia pela Faculdade de Medicina da USP. Carlos Manuel de Almeida Brandăo - Doutor em Cirurgia Torácica e Cardiovascular pela Faculdade de Medicina da USP; Médico Assistente da Unidade Cirúrgica de Valvopatia do Incor. Max Grinberg - Professor Livre-Docente pela FM/USP; Diretor da Unidade Clínica de Valvopatia do Incor. |
Valva mitral
A valvopatia mitral por obstruçăo, estenose
mitral, caracteriza-se pela lenta evoluçăo até sintomas
incapacitantes. A presença de classes funcionais
III e IV pelo New York Heart Association (NYHA) é
a indicaçăo padrăo para tratamento cirúrgico (Quadro).
Em pacientes em classe funcional II ou I as indicaçőes
variam de acordo com a presença de hipertensăo
pulmonar ou sinais de tricuspidizaçăo. A
morfologia valvar é de importância ímpar, pois, em
presença de escore ecocardiográfico menor ou igual
a oito (usando-se os critérios universalmente aceitos:
mobilidade, espessamento, aparelho subvalvar e calcificaçăo
da valva mitral), é factível - e até mandatório
quando há disponibilidade local - a realizaçăo de
procedimento percutâneo. Diretrizes internacionais
sugerem tratamento precoce por valvuloplastia por
balăo (VPCB) mesmo no paciente assintomático, se
houver área valvar menor que 1,5cm2, argumentando
que há preservaçăo dos mecanismos(1). Contudo,
alerte-se que a VPCB năo é um procedimento isento
de riscos, e preferimos indicá-la quando, de fato,
houver incapacidade física progressiva ou pressăo
pulmonar elevada (ao menos acima de 60mmHg)
(Quadro). As pacientes grávidas fazem parte de um
grupo especial em que, por vezes, é necessária a VPCB
durante a gestaçăo. Sempre que houver indicaçăo clínica
de intervençăo e desejo da paciente de engravidar,
a VPCB deve preceder a gestaçăo, dentro de um planejamento
familiar.
Número considerável de pacientes apresenta anatomia
desfavorável ŕ VPCB e, nesta situaçăo, a
comissurotomia mitral a céu aberto, com o auxílio da
circulaçăo extracorpórea, torna-se a cirurgia de eleiçăo.
O acesso ŕ valva mitral é realizado rotineiramente
através da atriotomia esquerda, com inspeçăo cuidadosa
da aurícula esquerda para a investigaçăo de trombos.
Em muitos casos, associamos a papilarotomia, bem
como a remoçăo de cálcio ou fibrose. Na presença de
sinéquia papilovalvar, o papilar deve ser seccionado ao
meio, deixando-se apoio para as duas cúspides. Após a
abertura da valva, deve-se testar a mesma quanto ŕ presença
de insuficięncia, através da injeçăo de soluçăo salina
no ventrículo esquerdo, com o coraçăo batendo,
ou através de método complementar de melhor acurácia:
o ecocardiograma transesofágico.
O tratamento cirúrgico da estenose mitral tem
apresentado resultados satisfatórios, com baixa morbimortalidade.
Estudando 44 pacientes submetidos a
comissurotomia mitral, notamos uma diminuiçăo significativa
do gradiente transvalvar médio após 12 meses
e aumento significativo da área. Năo houve mortalidade
operatória e todos os pacientes involuíram para
classe funcional I (NYHA)(2).
A insuficięncia mitral crônica caracteriza-se pela
remodelaçăo progressiva das câmaras esquerdas(3). A
complacęncia atrial permite o represamento de grandes
volumes com manutençăo da pressăo pulmonar
em níveis adequados por longo período. A perda dos
mecanismos adaptativos resulta em disfunçăo
ventricular, aparecimento de arritmias supraventriculares,
como a fibrilaçăo atrial ou sintomas de insuficięncia
cardíaca congestiva. Assim como observado na
estenose mitral, fatores de mau prognóstico como a hipertensăo
pulmonar ou o aparecimento de fibrilaçăo
atrial sugerem avanço na história natural. Todavia sinais
de exaustăo dos mecanismos de remodelaçăo
ventricular nem sempre săo facilmente identificáveis.
Assim, discutem-se sugestőes de tratamento cirúrgico
cada vez mais precoce. Pacientes em classe funcional
avançada (III e IV/NYHA) necessitam de correçăo cirúrgica
imediata (Quadro). A disfunçăo ventricular esquerda
é também um marco para a indicaçăo operatória.
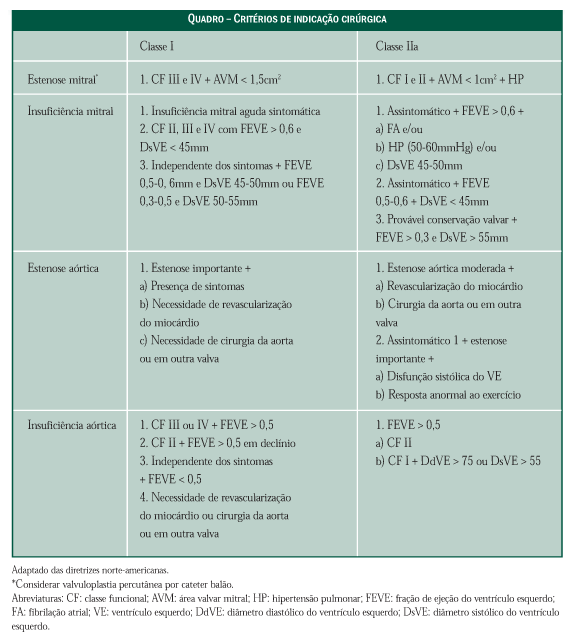
Pacientes em classe funcional II, e sobretudo em
classe funcional I, formam um grupo ŕ parte. Este grupo
freqüentemente está associado a refluxo mitral de longa
data e necessitam de correçăo cirúrgica na maioria das
vezes. Os diâmetros ventriculares servem de orientaçăo
para conduta, mas năo podem ser determinantes. O
uso de medidas ventriculares, como 45mm de diâmetro
sistólico, tem sido preconizado(1) na tentativa de
facilitar a indicaçăo (Quadro). Além de insuficiente,
é controverso e perigoso admitir um paciente na sala
de cirurgia com base exclusiva nos seus diâmetros
ventriculares. Năo há garantia da preservaçăo da funçăo
ventricular e ao mesmo tempo há a morbimortalidade
operatória. A anatomia valvar, mais uma
vez, é um determinante importante da conduta. A preservaçăo da valva em portadores de prolapso mitral, especialmente
do folheto posterior, determina maior precocidade
na indicaçăo operatória, mesmo em pacientes
oligossintomáticos. Vale lembrar que diretrizes săo determinaçőes
gerais de conduta, baseadas em estudos
científicos nem sempre suficientemente consistentes,
e muitos casos necessitam de individualizaçăo.
A correçăo cirúrgica da valva mitral pode ser por
plástica ou troca de valva. O termo plástica nas cirurgias
valvares é utilizado para designar técnica ou conjunto
de técnicas que possibilita a correçăo do refluxo
nas lesőes valvares. As vantagens da plástica mitral sobre
a substituiçăo valvar săo a menor morbimortalidade,
menor taxa de tromboembolismo e endocardite
bacteriana, e melhor funçăo ventricular esquerda. Nos
pacientes jovens, a plástica mitral adquire maior importância,
uma vez que a calcificaçăo das biopróteses
é precoce e a anticoagulaçăo para os portadores de
próteses mecânicas năo é isenta de riscos.
Para a obtençăo de bons resultados com a plástica
da valva mitral é necessário o conhecimento da
anatomia normal da valva mitral, bem como o domínio
de várias técnicas de reconstruçăo. O estudo
ecodopplercardiográfico pré-operatório auxilia no
planejamento da reconstruçăo valvar, assim como o
exame ecodopplercardiográfico esofágico intra-operatório
na avaliaçăo do resultado.
Quando a insuficięncia mitral for secundária ŕ dilataçăo
do anel, podem-se utilizar anéis protéticos, como
os de Carpentier, Gregori, Duran, Cosgrove, ou a
anuloplastia posterior com tira de pericárdio bovino.
Nos pacientes com alongamento de cordas, pode-se
encurtá-las junto ao papilar, ŕ cúspide, ou encurtar os
papilares. A rotura de cordas da cúspide posterior secundária
ŕ degeneraçăo mixomatosa pode ser corrigida
com a ressecçăo quadrangular da porçăo correspondente
da cúspide, anuloplastia segmentar com reforço de
tiras de teflon e sutura borda a borda da cúspide. Quando
a rotura de cordas for da cúspide anterior, podem-se
utilizar técnica de transferęncia de cordas, implante de
cordas artificiais ou ressecçăo em cunha com plicatura
da cúspide. Quando existe retraçăo das cúspides, estas
podem ser ampliadas com remendos de pericárdio
autólogo ou bovino. Perfuraçőes de cúspides também
podem ser corrigidas com estes remendos.
A plástica mitral tem sido realizada em pacientes
portadores de febre reumática, prolapso devido ŕ degeneraçăo
mixomatosa, insuficięncia mitral congęnita,
isquęmica, pós-endocardite, endomiocardiofibrose
e na miocardiopatia dilatada.
A experięncia do Instituto do Coraçăo da Faculdade
de Medicina da Universidade de Săo Paulo com
a plástica da valva mitral constitui-se de 726 casos nos
últimos dez anos. A mortalidade hospitalar encontrase
em torno de 4,5%, com uma sobrevida atuarial de
71,7% e 65,0% livre de reoperaçăo(4).
Valva tricúspide
A cirurgia exclusiva da valva tricúspide é rara. Normalmente
ocorre na doença reumática em associaçăo
com a valvopatia mitral. Muitos casos de valvopatia
mitral săo acompanhados de hipertensăo pulmonar e
dilataçăo de câmaras direitas. A tricuspidizaçăo é caracterizada
pela progressiva insuficięncia da valva tricúspide,
que serve como valva de escape frente ŕ hipertensăo
pulmonar progressiva e ŕ reduçăo da funçăo ventricular
direita. A tricuspidizaçăo representa história natural
avançada e necessita de correçăo operatória.
A comissurotomia, dependendo do aparelho valvar,
é o tratamento cirúrgico de escolha da estenose tricúspide
isolada. A insuficięncia tricúspide geralmente é
secundária ŕ dilataçăo do anel tricuspídeo. Várias técnicas
podem ser utilizadas para a correçăo, como a
anuloplastia de De Vega, Revuelta, da mesma forma
que a bicuspidizaçăo da valva tricúspide. Em casos de
grandes dilataçőes anulares, está indicada a anuloplastia
com anel de Carpentier ou com tira de pericárdio bovino,
pois tem sido descrita desinserçăo da sutura nestes
casos com a técnica de De Vega.
Valva aórtica
A hipertrofia concęntrica, com preservaçăo dos
diâmetros e da funçăo do ventrículo esquerdo, caracteriza
a obstruçăo valvar aórtica. Longo período
assintomático, em geral acompanhado de elevaçăo da
pressăo diastólica e disfunçăo ventricular esquerda, é
observado até os sintomas. O grande dilema do médico
diante do portador de estenose aórtica é a definiçăo
do assintomático. Muitos pacientes supostamente assintomáticos
se autolimitam, talvez pelo receio do tratamento
cirúrgico (Quadro). Reduzida capacidade ao
exercício ou hipotensăo durante ergometria sugerem
estenose aórtica com repercussăo hemodinâmica importante.
A presença de área valvar menor que 0,7cm2,
gradiente transvalvar acima de 60mmHg ou velocidade
sistólica acima de 4m/s e intensa calcificaçăo da
valva indicam maior atençăo, pois os sintomas e a indicaçăo
cirúrgica quase sempre ocorrerăo em dois ou
tręs anos. Por outro lado, hipertrofia miocárdica importante
(acima de 15mm) e taquicardia ventricular
năo-sustentada, embora demonstrem avanço na história
natural, envolvem menor risco de morte súbita, podendo
ser observadas clinicamente por maior período(1).
Alías, a morte súbita é rara no paciente assintomático:
menor que 1%/ano, năo devendo ser indicado o tratamento
operatório neste grupo.
Na estenose aórtica congęnita, a valva aórtica
pode se apresentar com tręs, duas ou, mais raramente,
uma válvula indiferenciada. Nos casos mais graves,
existe hipoplasia do anel aórtico ou do ventrículo
esquerdo. Deve-se realizar a comissurotomia aórtica
respeitando-se os pontos de sustentaçăo da valva, de
forma a obter abertura satisfatória do orifício valvar
sem criar ou agravar o refluxo.
Na estenose aórtica calcificada, degenerativa ou reumática,
a comissurotomia associada ŕ descalcificaçăo e ao
desbastamento das válvulas é factível e pode ser realizada
sobretudo se o cálcio se encontra aposto ao tecido valvular.
A insuficięncia aórtica caracteriza-se pela presença
de tręs compartimentos (aorta, ventrículo esquerdo
e periferia) que interagem durante a história natural,
postergando o aparecimento dos sintomas através dos
mecanismos adaptativos. Como na insuficięncia mitral,
observamos a utilizaçăo de parâmetros ecocardiográficos
ou hemodinâmicos, com intuito de universalizar e
até mesmo uniformizar a indicaçăo cirúrgica dos portadores
de insuficięncia aórtica. Năo há dúvidas quanto
ŕ indicaçăo operatória nos pacientes em classe funcional
III ou IV, ou ainda na presença de disfunçăo
ventricular. Entretanto encontramos pacientes em classe
funcional II ou mesmo em classe funcional I e com
diâmetros ventriculares aumentados. Pelas diretrizes
norte-americanas, diâmetros diastólicos acima de 70-
75mm ou sistólicos de 50-55mm indicam tratamento
cirúrgico, independente da classe funcional. A justificativa
seria a disfunçăo ventricular esquerda pós-operatória.
Contudo outros(5) năo confirmaram a predominância
de disfunçăo ventricular pós-operatória
apenas pelo exagerado aumento dos diâmetros
ventriculares; assim, o tema permanece controverso.
Embora seja inegável o avanço da história natural neste
grupo, é impossível, pelos atuais metódos, definir
por parâmetros simples os beneficiários do tratamento
cirúrgico precoce.
A plástica da valva aórtica pode ser realizada em
algumas situaçőes. Quando existe prolapso das válvulas,
geralmente associado ŕ comunicaçăo interventricular,
podem-se fixar as válvulas junto ŕs comissuras
(Trusler), ou fazer plicatura na parte central das válvulas
prolapsadas. Nos pacientes com retraçăo das mesmas,
geralmente reumáticos, podem-se alongar as válvulas
com remendos de pericárdio bovino, além de
realizar anuloplastias.
Na dupla lesăo aórtica moderada, pode-se realizar
o desbastamento da fibrose, aumentando a mobilidade
das válvulas e permitindo a coaptaçăo das mesmas.
Entretanto a maior parte dos casos de lesăo dupla ou
mesmo de refluxo isolado necessita de troca valvar.
Muitos estudos foram realizados com o intuito de
se determinar qual o substituto valvar ideal. Há 40
anos, Harken relatou quais seriam os mandamentos
de um substituto valvar ideal: baixa trombogenicidade,
boa durabilidade, pouca hemólise, facilidade de implante,
năo perturbar o paciente com ruído excessivo,
fechar prontamente com o ciclo cardíaco, ser quimicamente
inerte, năo lesar os elementos figurados do
sangue, năo oferecer resistęncia aos fluxos fisiológicos,
permanecer fechado durante a fase apropriada do ciclo
cardíaco, ser passível de colocaçăo em posiçăo
anatômica e permitir fixaçăo definitiva.
As substituiçőes valvares apresentam maior morbimortalidade
operatória e maiores taxas de tromboembolismo,
hemólise e endocardite, quando comparadas
ŕs cirurgias conservadoras. As limitaçőes das biopróteses
estăo relacionadas ŕ sua durabilidade, relacionada principalmente
ŕ rotura e ŕ calcificaçăo. Tromboembolismo
e hemorragia săo as complicaçőes temidas nos pacientes
portadores de próteses mecânicas. O escape paravalvar,
pouco freqüente, associa-se geralmente ŕ fragilidade
do anel valvar.
Os substitutos biológicos se caracterizam por baixa
trombogenicidade, baixa turbulęncia devido ao seu fluxo
central, boa hemodinâmica, facilidade de implante e
ausęncia de ruído. As opçőes atuais de substitutos
valvares biológicos văo desde biopróteses com anel de
sustentaçăo ou sem anel de sustentaçăo (stentless), até
enxertos homólogos frescos ou criopreservados. As
biopróteses mais utilizadas săo confeccionadas com pericárdio
bovino ou com válvulas aórticas porcinas fixadas
em glutaraldeído e formaldeído.
No Instituto do Coraçăo foram implantadas
2.607 biopróteses em 2.259 pacientes no período
1982 a 1995. A patogenia predominante foi a febre
reumática: 45,7% dos casos. A mortalidade hospitalar
foi de 4,7% para a substituiçăo aórtica; 8,6% para
a substituiçăo mitral e 12,8% para a dupla substituiçăo,
mitral e aórtica. As taxas linearizadas foram:
1,1% paciente/ano para calcificaçăo; 0,2% para tromboembolismo;
0,1% para escape paravalvar; 0,9%
para rotura e 0,5% para endocardite infecciosa. A
curva atuarial de sobrevida em 15 anos alcançou
49,1%.
Após experięncias com diferentes materiais e modelos
de próteses mecânicas, as próteses de duplo folheto
confeccionadas com carvăo pirolítico săo hoje as
mais utilizadas. Săo próteses de baixo perfil, boa hemodinâmica,
porém ainda apresentam certa resistęncia
ao fluxo, necessitando de anticoagulaçăo.
De 1980 a 1993, 315 próteses mecânicas foram
implantadas em 291 pacientes no Instituto do Coraçăo,
sendo 45,4% de etiologia reumática e 33,3%
aneurismas ou dissecçőes da aorta ascendente com
insuficięncia aórtica. A sobrevida atuarial foi de
62,2% em 14 anos para a posiçăo aórtica e 81,3%
para a mitral. A complicaçăo mais freqüente foi o
tromboembolismo, com uma taxa linearizada de
2,1% pacientes/ano para a posiçăo mitral e 1,1%
para a aórtica. A hemorragia relacionada ŕ
anticoagulaçăo foi mais freqüente na posiçăo mitral
(1,4% paciente/ano) do que na aórtica (0,8%). A
endocardite teve uma taxa linearizada de 0,26% paciente/
ano no grupo aórtico e năo ocorreu no grupo
mitral. O mesmo ocorreu com a hemólise e o
escape paravalvar, com taxas de 0,8% no grupo
aórtico(6).
As reoperaçőes constituem grande parte das operaçőes
valvares no Instituto do Coraçăo, em vista da ampla
utilizaçăo de biopróteses em nossos pacientes, as
quais tęm sua vida útil limitada pela disfunçăo estrutural.
Nos últimos 20 anos, entre 7.544 operaçőes valvares,
22,4% eram reoperaçőes e, no ano de 2001, 31% das
operaçőes valvares foram reoperaçőes.
As reoperaçőes valvares determinam maiores
morbidade e mortalidade hospitalares e vários săo os
fatores de risco. Em análise de 194 reoperaçőes valvares
consecutivas no Instituto do Coraçăo entre 1995 e 1999,
foram identificados como variáveis preditivas independentes
da mortalidade hospitalar: a classe funcional IV,
a creatinina sérica superior a 1,5mg/dl e o tempo de
circulaçăo extracorpórea maior que 120 minutos.
O aprimoramento da técnica operatória, o avanço
tecnológico da circulaçăo extracorpórea, a utilizaçăo de
antifibrinolíticos e a melhora nos cuidados intensivos no
pós-operatório tęm contribuído para sensível melhora nos
resultados cirúrgicos dos portadores de valvopatia encaminhados
segundo critérios clínicos bem definidos.