|
Elementos de Tomada de Decisão Desde a introdução da terapêutica de reposição hormonal, cerca de 70 anos atrás, os estudos mostram evidências de efeitos benéficos e nocivos (Ballard, 2002). Estudos ingleses recentes mostraram que 60% das mulheres de idade entre 51 e 57 anos fizeram uso de terapêutica de reposição hormonal e 45% o fizeram aos 50 anos (Kuh et al., 1997). |
Autores Edson A. Saad - Professor Titular de Cardiologia da Universidade Federal do Rio de Janeiro e da Universidade Federal Fluminense; Membro Titular da Academia Nacional de Medicina.
|
Nos Estados Unidos, cerca de 38% das mulheres pós-menopausadas fazem terapêutica de reposição
hormonal. No ano de 2000, 46 milhões de prescrições de Premarin, um estrógeno conjugado eqüino, foram feitas, tornando-a a segunda droga mais freqüentemente
prescrita naquele país (Fletcher e Colditz, 2002). A complexidade e as incertezas das informações acerca do tratamento tornam difícil para as mulheres o processo de tomada de decisão, aumentando a sua dependência de conselhos médicos (Griffiths,
1999). A publicação dos estudos Heart and Estrogen-Progestin Replacement Study (HERS) (Hulley et al., 1998) e Women's Health Initiative (WHI), nos quais se encontraram efeitos adversos, adicionou dados a esta confusão.
As principais razões para a terapêutica de reposição hormonal são o alívio dos sintomas da menopausa
e a prevenção e/ou tratamento da osteoporose. Algumas evidências também existem de que ela pode ter um papel na prevenção primária e secundária de doença cardiovascular, na prevenção do câncer colorretal e da doença de Alzheimer. A terapêutica de reposição hormonal parece estar associada a uma elevação dos riscos de câncer de mama, infarto agudo do miocárdio, doença cerebrovascular e doença tromboembólica.
A ocorrência e a natureza dos sintomas da menopausa variam amplamente e estão relacionadas a fatores
como: classe social (Gold et al., 2000), etnia (Avis et al., 2001) e cultura (Lock, 1994). A causa mais comum que motiva as mulheres ao uso de terapêutica de reposição hormonal é o alívio dos sintomas da menopausa (Hunter et al., 1997; Kuh et al., 2000). Embora as mulheres relatem que a terapêutica de reposição hormonal melhora os vários sintomas ligados à menopausa (Abraham et al., 1995), estudos clínicos randomizados provaram que ela é eficaz apenas para os sintomas vasomotores (Rymer et al., 2002) e urogenitais (Eriksen et al., 1992). O alívio dos sintomas de calores
pode melhorar o sono, que, por sua vez, melhora o humor. Em adição, o estrogênio melhora a qualidade de vida a curto prazo (Zethraus et al., 1999).
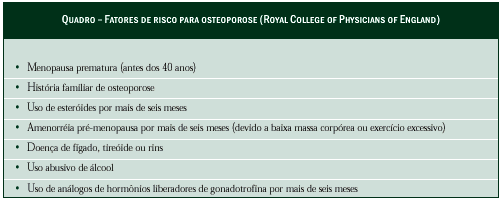
Após a idade de 35 anos, homens e mulheres começam a perder cerca de 1% da massa óssea a cada ano. Contudo esta perda óssea é acelerada durante os primeiros três ou quatro anos após a menopausa. Um terço das mulheres acima dos 50 anos sofre fratura com osteopenia
como um fator de risco importante (Cooper, 1996). Mulheres com fatores de risco específico (Quadro) devem ser submetidas a um screnning de densidade óssea, preferivelmente (duplos raios X, absorciometria), e aquelas com massa óssea reduzida ou baixa devem ser submetidas à terapêutica de reposição hormonal ou a outros tratamentos anti-reabsortivos. As densitometrias ósseas de acompanhamento com as medidas adequadas podem ser usadas para ajustar a dose da terapêutica de reposição
hormonal e assegurar que a mulher mantenha uma adequada massa óssea.
Doenças cardiovasculares raramente afetam mulheres antes da menopausa, o que constitui uma forte implicação da deficiência de estrogênios na etiologia da doença. Estudos de observação têm mostrado que o estrogênio diminui a morbidade e a mortalidade da doença coronariana em 30% a 50% (Goldstein e Stampfer, 1995). Este benefício, contudo, é reduzido pela adição de progestágenos, que são necessários para prevenir a doença endométrica (Grady et al., 1995). O WHI e o HERS, que foram estudos duplo-cegos randomizados placebo-controlados, mostraram que um tratamento contínuo com 0,625mg de estrógenos
eqüinos conjugados + 2,5mg de medroxiprogesterona aumenta o risco de eventos cardiovasculares em 29% (37 x 30% por 10 mil pessoas/ano) e de acidente vascular cerebral em 41% (29 x 21 por 10 mil pessoas/ano) (Hulley et al., 2002). O estudo HERS investigou o risco de eventos em 2.763 mulheres pós-menopausadas com doença arterial coronariana documentada durante 6,8 anos de follow-up (média de 4,1 anos), e não houve diferenças significativas entre os grupos hormônio e placebo em eventos coronarianos (infarto do miocárdio não-fatal ou morte relacionada a cardiopatia isquêmica) ou em algum dos objetivos cardiovasculares secundários (Grady et al., 2002). Contudo análises subseqüentes mostraram uma tendência significativa no tempo com mais eventos coronarianos no grupo de hormônio do que no grupo tratado com placebo durante o primeiro ano de tratamento e menos eventos nos anos 3 a 5.
Os estudos geralmente mostram um aumento do risco da trombose venosa profunda e da embolia pulmonar
em mulheres submetidas a terapêutica de reposição hormonal (Daly et al., 1996; Dick et al., 1996; Grady et al., 2000). O risco absoluto nas usuárias habituais é pequeno, com estimativas de 16 e 23 excesso de casos por cem mil mulheres por ano para todos os fenômenos de tromboembolismo venoso, e seis por dez mil mulheres por ano para embolia pulmonar. Mulheres em uso de terapêutica de reposição hormonal
têm duas vezes um risco de fenômenos venosos tromboembólicos em comparação com as não-usuárias. O aumento do risco parece ser maior no primeiro ano de uso com razões de chance de 4,6 (intervalo de confiança 95% = 2,5 a 8,4) durante os primeiros seis meses. A terapêutica de reposição hormonal pode estar, na realidade, desmascarando uma tendência trombofílica subjacente. O risco de tromboembolismo venoso com a terapêutica de reposição hormonal é provavelmente maior em mulheres com fatores predisponentes, tais como uma história familiar de doença tromboembólica, veias varicosas importantes, obesidade, cirurgia, trauma, idade e repouso prolongado no leito.
Estudos observacionais têm mostrado consistentemente que a terapêutica de reposição hormonal reduz o risco de câncer colorretal. O estudo WHI, contudo, foi o primeiro estudo randomizado controlado a confirmar este fenômeno, relatando seis casos de câncer colorretal a menos em cada ano em dez mil mulheres em terapêutica de reposição hormonal, em comparação com o grupo placebo. O mecanismo subjacente desta redução do câncer colorretal não é aparente.
Uma séria preocupação para mulheres que fazem uso de terapêutica de reposição hormonal a longo prazo é o aumento de risco de câncer de mama (Hunter e O'Dea, 1999). Vários estudos epidemiológicos têm demonstrado o aumento do risco de câncer de mama, e este risco é maior nas combinações estrogênio/progestogênio do que com o estrogênio isoladamente. Uma metanálise dos dados de 51 estudos observacionais demonstrou que o risco do câncer de mama está aumentado com o fator de 2,3% para cada ano de uso de terapêutica de reposição hormonal (Lancet, 1997). Este aumento de risco não é significativo senão para mais de cinco anos de terapêutica de reposição hormonal, quando o risco relativo é de 1,35. A incidência cumulativa de câncer de mama em mulher entre 50 e 70 anos que jamais usaram terapêutica de reposição hormonal é de cerca de 45 casos por mil mulheres. O excesso de risco traduz-se por dois casos a mais de câncer de mama para mil mulheres sob reposição hormonal por cinco anos, seis casos adicionais para cada mil mulheres utilizando a terapêutica por dez anos e 12 casos adicionais para cada mil mulheres utilizando-a por 15 anos ou mais.
Um aumento de incidência de hiperplasia endometrial e câncer do endométrio associado com terapêutica de reposição hormonal não-suprimida foi estabelecido desde os anos 1970. Os progestágenos diminuem o excesso de risco do câncer do endométrio, mas esta proteção decai com o uso a longo prazo de regimes seqüenciais, e o risco é significantemente
aumentado após cinco anos de uso (Beresford et al., 1997; Weiderpass et al., 1999; Sturdee et al., 2000). O regime de progestágenos contínuos corrige a hiperplasia complexa que se origina durante a terapêutica seqüencial e mantém o endométrio suprimido a longo prazo (Wells et al., 2002) (Figura).
Embora preocupações tenham sido levantadas sobre uma associação entre a terapêutica de reposição
hormonal e o câncer ovariano, os estudos não têm mostrado um aumento consistente de risco.
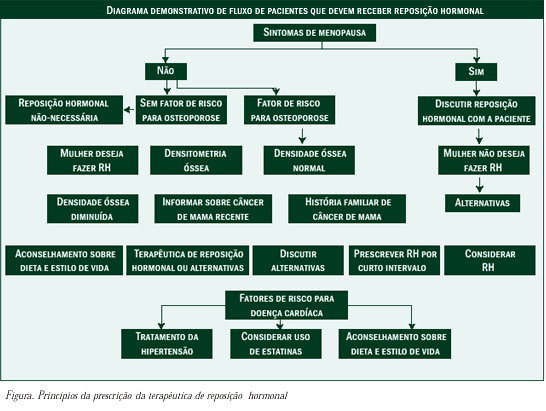
O artigo de Rymer et al. (2003) define para quem deve ser oferecida a terapêutica de reposição hormonal
e por que, descreve as razões pelas quais as mulheres podem desejar esta terapêutica e, por fim, esclarece as vantagens e desvantagens do tratamento.
Benefícios e Riscos da Terapêutica de Reposição Hormonal
Sintomas de menopausa
Osteoporose
Estudos controlados randomizados demonstraram que a terapêutica de reposição hormonal reduz a perda
óssea em locais clinicamente relevantes, como a coluna (reduzida em 50%), o pescoço e o fêmur (reduzida em cerca de 30%). Em adição, uma revisão dos estudos randomizados relatados mostra uma redução significante das fraturas em mulheres em uso de terapêutica de reposição hormonal. Este efeito, contudo, pode ser menor em mulheres acima de 60 anos (Torgerson e Bell-Syer, 2002). O WHI foi o primeiro
estudo controlado randomizado a mostrar a redução das fraturas da coxa com a terapêutica de reposição hormonal (WHI, 2002). A perda óssea volta a ocorrer dentro de um ano após a cessação desta terapêutica e o turnover de ossos se eleva ao nível das mulheres não-tratadas dentro de três a seis meses.
Terapêuticas não-hormonais, tais como os bifosfonatos e os moduladores seletivos dos receptores
de estrogênio, são tão efetivas quanto a terapêutica de reposição hormonal para a prevenção das fraturas. Estes são bons tratamentos para mulheres com redução da densidade óssea mineral e que não têm sintomas hipoestrogênicos, ou possuem contra-indicação à terapêutica de reposição hormonal, ou não desejam a elas se submeter.
Doenças cardiovasculares
O estudo WHI analisou o efeito da terapêutica de reposição hormonal em 16.608 mulheres sadias em menopausa.
O estudo teve que ser interrompido prematuramente quando o risco de câncer invasivo da mama excedeu o limite de suspensão. O resultado primário foi a doença coronariana (infarto do miocárdio não-fatal e morte por doença coronariana) com o câncer de mama
invasivo como primeiro resultado adverso.
Mulheres no grupo estrogênio-progesterona tiveram um excesso de risco absoluto de 7 x 10 mil pessoas/
anos, para eventos ligados à doença coronariana, e de 8 x 10 mil pessoas/anos para acidente vascularcerebral. A maior parte deste excesso de eventos não foi fatal. Um outro braço do estudo continua para comparar estrogênio isolado com placebo, e isto ajudará a determinar se a progesterona é a causadora do malefício. A recomendação desses dois estudos foi que a terapêutica de reposição hormonal pós-menopausa não
deve ser usada para reduzir o risco de doença coronariana. O resultado desses estudos não pode ser extrapolado a outras formas ou vias de administração da terapêutica de reposição hormonal, uma vez que diferentes progestágenos têm efeitos significativamente diferentes.
Doença Tromboembólica
Câncer Colorretal
Câncer de Mama
Embora a incidência de câncer de mama cresça com o passar do tempo, este estudo não mostrou um aumento da mortalidade. Possíveis razões para este fenômeno incluem o aumento da supervisão de saúde e uma tendência à ocorrência de tumores bem diferenciados e menos agressivos em mulheres sob terapêutica hormonal. O risco de câncer de mama cai após a suspensão da terapêutica de reposição hormonal e retorna à linha de base em cerca de cinco anos.
Uma vez que o estudo WHI foi suspenso precocemente, ele não pôde examinar o risco de morte por câncer de mama. Contudo ele confirma o excesso de risco de câncer de mama com a terapêutica de reposição hormonal. Neste estudo ocorreu um aumento de 15% nos cânceres de mama invasivos em mulheres em uso de estrogênio + progestágenos por menos de cinco anos e 53% de aumento naquelas que usavam esta terapêutica por mais de cinco anos. O estudo concluiu que, para cada dez mil mulheres em uso de reposição hormonal com estrogênio e progestágenos, ocorreriam oito casos adicionais por câncer de mama invasivo por ano.
Câncer do Endométrio
Câncer de Ovário